>特定健診・特定保健指導について
特定健康診査・特定保健指導について
【平成20年4月から特定健診・特定保健指導が始っています】
今までの健診は病気の早期発見・早期治療が目的でしたが、新たに始まった特定健診・特定保健指導は病気(生活習慣病)になる前の予備群を見つけ出し、適切な指導を行うことによって病気になることを予防することを目的としています。
>>実施医療機関
特定健診とは・・
40歳から74歳の被保険者と被扶養者を対象にメタボリックシンドロームに着目し行われる
健康診査です。
※検査項目や自己負担額については各保険者により異なります。
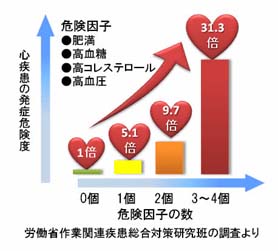
※危険因子が重なると、狭心症や心筋梗塞、脳梗塞が起きやすくなります。 |
内臓脂肪が過剰に蓄積されていることに加えて、高血糖・脂質異常・高血圧などの危険因子をあわせもつ状態をメタボリックシンドロームと呼びます。
これらの危険因子が重複すると、命にかかわる狭心症や心筋梗塞、脳梗塞を発症する危険が加速度的に高まります。
内臓脂肪を減少させるとともに、高血糖・脂質異常・高血圧を改善することで、危険度を低下させることが大切です。
|
|
特定保健指導とは・・
特定健診の結果、今後生活習慣病(高血圧、糖尿病、高脂血症など)になる可能性が高い人たちに対して行われる保健指導です。
この保健指導は危険因子の多さにより階層化が行われ、リスクの低いグループに対しては動機付け支援が、リスクの高いグループに対しては積極的支援が行われます。
特定保健指導対象者の選定 (特定健康診査データより )
|
腹 囲
|
ウエスト周囲径 男性 85cm以上 女性 90cm以上
上記以外かつ体格指数(BMI)25以上 |
 上記に加え以下の追加リスクの該当数で選定 |
|
(1)血 糖
|
空腹時血糖 100mg/dI以上 または HbA1c(NGSP値) 5.6%以上
随時血糖 100mg/dI以上
|
|
(2)脂 質
|
空腹時中性脂肪 150mg/dI以上 または HDLコレステロール 39mg/dI以下
やむを得ない場合は随時中性脂肪 175mg/dI以上
|
|
(3)血 圧
|
収縮期最高血圧 130mmHg以上 または 拡張期最高血圧 85mmHg以上 |
|
(4)質問票
|
喫煙歴あり |
(1)~(3)はメタボリックシンドローム判定項目、(4)はそのほかの関連リスクとし、
(4)喫煙については(1)~(3)までのリスクが一つ以上の場合にのみカウントする。
※参考:厚生労働省 標準的な検診・保険指導プログラム(令和6年度版) より
特定保健指導の対象者 (階層化)
| 腹囲 |
 |
追加リスク |
(4)喫煙歴 |
対象 |
(1)血糖 (2)脂質
(3)血圧 |
40歳~64歳 |
65歳~74歳 |
≧ 85cm(男性)
≧ 90cm(女性) |
2つ以上該当 |
/ |
積極的支援 |
動機付け支援 |
| 1つ該当 |
あり |
| なし |
動機付け支援 |
上記以外で
BMI≧25 |
 |
3つ該当 |
/ |
積極的支援 |
動機付け支援 |
| 2つ該当 |
あり |
| なし |
動機付け支援 |
| 1つ該当 |
/ |
(注1)腹囲のみに該当した対象者は、情報提供となります。
(注2)積極的支援・動機付け支援対象者も情報提供を受ける事となります。
(注3)喫煙の斜線欄は、階層化の判定が喫煙の有無に関係ないことを意味する。
(注4)質問票において「以前は吸っていたが最近1ヵ月は吸っていない」の場合、「喫煙なし」として扱う。
※参考:厚生労働省 特定健康診査・特定保健指導の円滑な実施に向けた手引き より
動機付け支援とは・・
対象者が自らの健康状態を自覚し、生活習慣改善のための取組を継続的に行うことができるようになることを目的として、
医師、保健師または管理栄養士が面接による生活習慣の改善に係る行動計画を策定し指導を行い、保健指導終了後、対象者がすぐに実践に移り、継続できるような保健指導をいう。
行われる指導は原則として1回のみです。
積極的支援とは・・
対象者が自らの健康状態を自覚し、生活習慣改善のための取組を継続的に行うことができるようになることを目的として、
医師、保健師または管理栄養士が面接による生活習慣の改善に係る行動計画を策定し指導を行うとともに、
対象者が主体的に生活習慣の改善への取組に参加するよう適切な指導を3ヶ月以上継続して行う保健指導をいう。
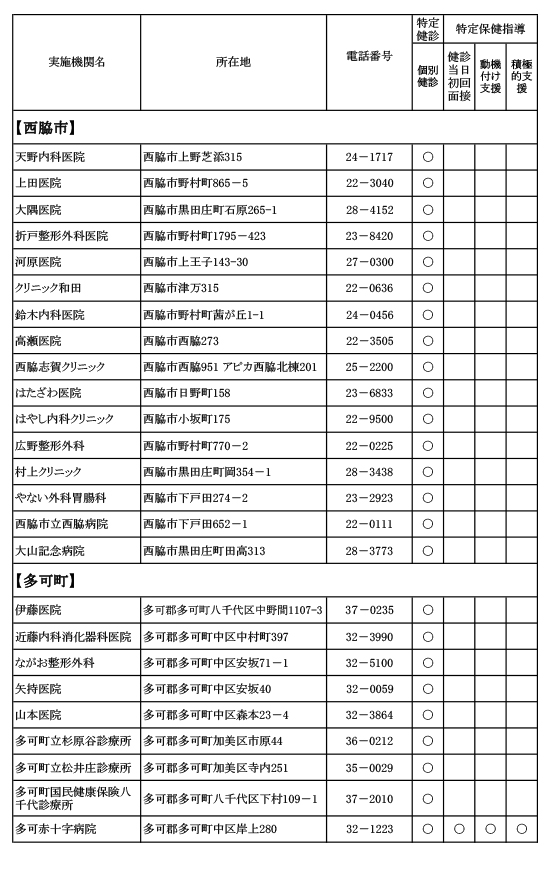
特定健診・特定保健指導を実施する医療機関
|

